糖友必看!破解体重与血糖的“双向纠缠”,科学管理体重最有效
每年的3月4日是世界肥胖日,旨在引起全社会对肥胖问题的关注,倡导健康生活方式,预防和控制肥胖。近年来,随着生活水平的提高和生活方式的改变,全球肥胖率持续攀升。世界卫生组织数据显示,全球肥胖人口已超过10亿,我国肥胖形势同样不容乐观。国家卫健委发布的《成人肥胖食养指南(2024年版)》指出,我国18岁及以上居民超重率、肥胖率分别达到34.3%和16.4%,意味着每3个成年人中就有1人超重,每6个成年人中就有1人肥胖。儿童青少年肥胖问题同样严峻,每五个孩子中就有一个超重或肥胖。
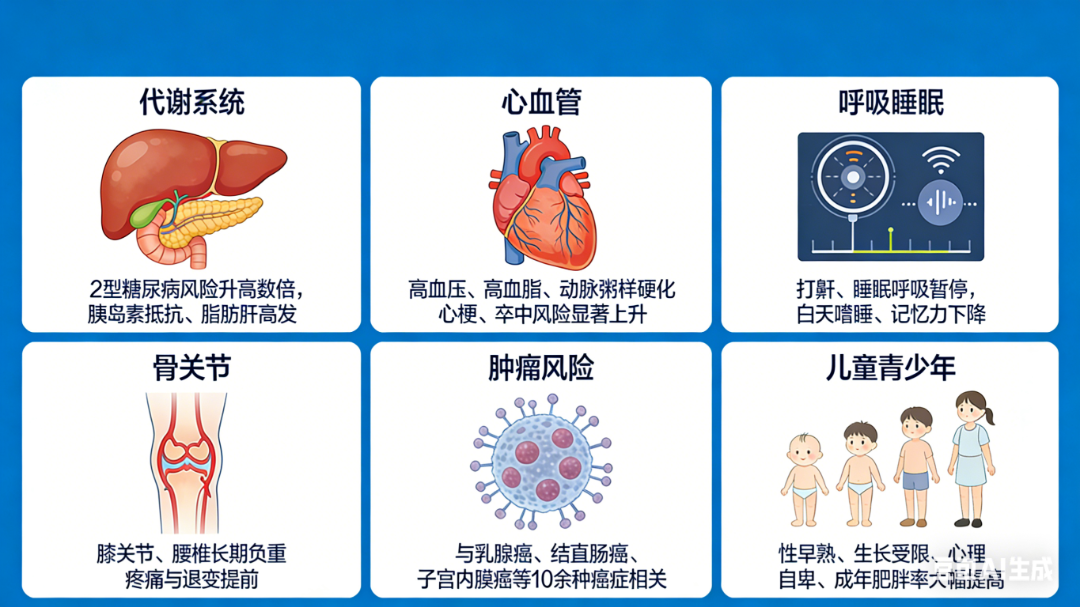
肥胖不是简单的体重超标,而是一种影响全身的慢性代谢性疾病,更是多种疾病的“万病之源”。肥胖是2型糖尿病最重要的可调控危险因素。内脏脂肪堆积可导致胰岛素抵抗、慢性炎症及激素失衡,进而诱发或加重糖尿病。反之,糖尿病患者的胰岛素作用障碍也会促进脂肪合成,加重肥胖。科学减重不仅是体型管理,更是糖尿病管理的核心组成部分,可显著改善胰岛素抵抗、降低血糖、减少并发症风险。

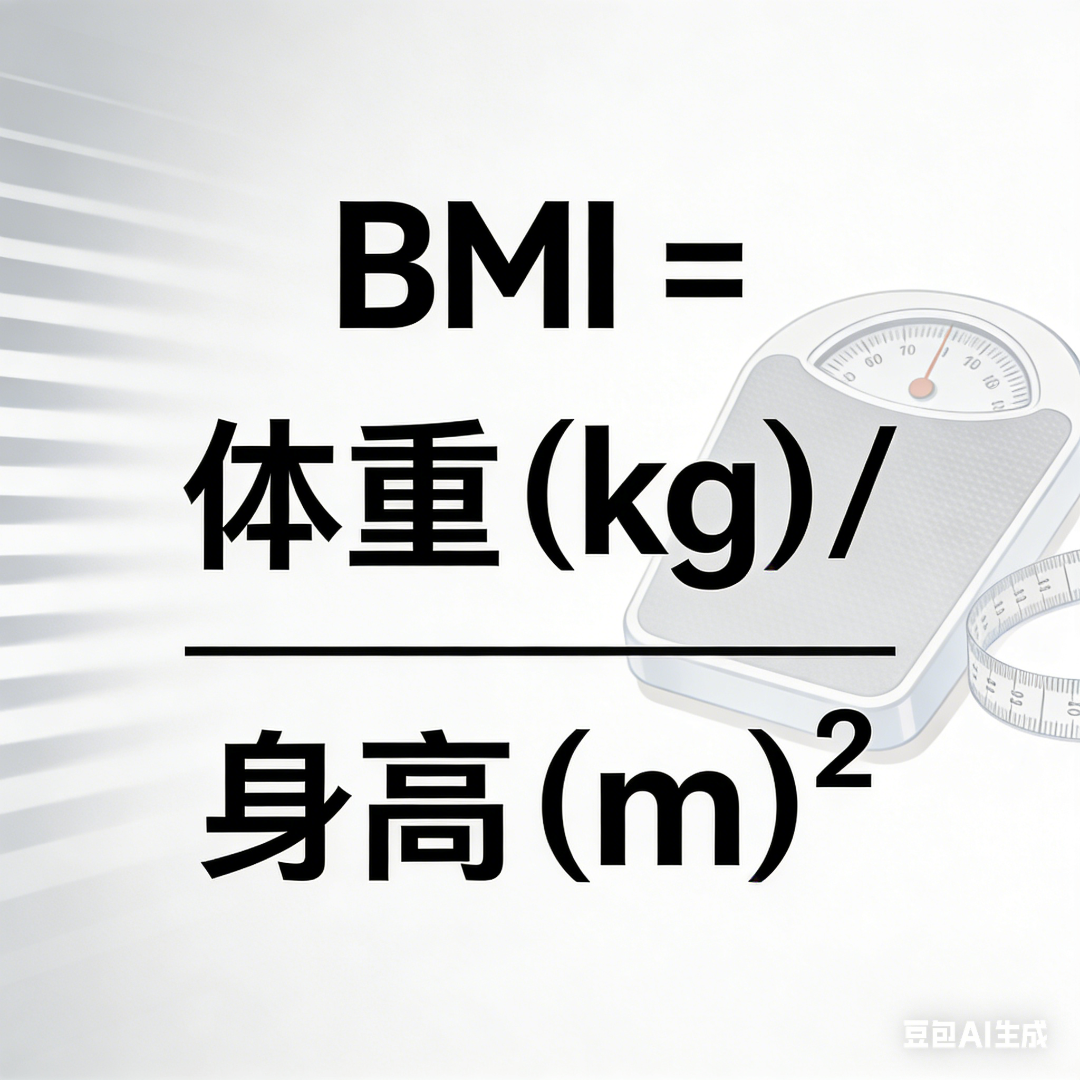
不能只看体重,两个指标更靠谱: 二、规避减重误区:警惕极端方式诱发代谢紊乱 面对血糖“红灯”,急于求成是大忌。盲目节食或“过午不食”不仅会导致低血糖,还可能因能量摄入不足引发反调节激素(如胰高血糖素、皮质醇)分泌增加,导致“苏木杰效应”(即低血糖后的高血糖反弹),使血糖控制更加困难。此外,完全拒绝主食会导致酮体生成增加,对1型糖尿病或胰岛功能严重衰竭的2型糖尿病患者尤为危险。极端减重还可能因肌肉流失过快而降低基础代谢率,使后续减重陷入平台期。因此,减重必须在医生指导下进行,严禁擅自停药或剧烈调整药量。 科学减重的核心在于“能量负平衡”与“血糖稳定”的并重,而非单纯的热量削减。 饮食调控是糖尿病患者减重的基石。建议采用“211餐盘法”或“500111法则”,即每餐2份蔬菜、1份优质蛋白、1份杂粮主食;每日蔬菜摄入≥500克(深色蔬菜占一半),主食定量(每餐约一拳大小),并以全谷物、薯类替代部分精制米面。调整进餐顺序为“蔬菜—蛋白质—主食”,可有效延缓碳水化合物吸收,降低餐后血糖峰值。研究证实,该方法能显著改善2型糖尿病患者的血糖波动,且易于长期坚持。同时,严格限制含糖饮料、果汁、奶茶及高升糖指数(GI)水果(如冬枣、荔枝),若血糖控制不佳,可用黄瓜、西红柿替代水果。坚果虽有益,但热量极高,每日摄入不宜超过10-15克(约一小把),并相应减少烹调油。 运动康复是提升胰岛素敏感性、辅助降糖减重的关键。节后应循序渐进恢复运动,从每日10分钟轻度活动(如散步、拉伸)开始,逐步过渡至每日30分钟中等强度有氧运动(如快走、慢跑、骑车),每周至少5天。最佳运动时机为餐后40分钟至1小时,此时降糖效果最佳,且低血糖风险较低。避免空腹或注射胰岛素后立即运动。对于超重或肥胖的2型糖尿病患者,抗阻训练(如深蹲、弹力带)同样重要,有助于增加肌肉量、提高基础代谢。但需注意,若存在严重视网膜病变、肾病或心血管并发症,运动方案需经医生评估后个体化制定。 作息与心理调适是常被忽视的减重助力。熬夜、疲劳与焦虑,这会扰乱皮质醇与生长激素分泌,诱发黎明现象与血糖波动。建议每晚11点前入睡,保证7-8小时睡眠,避免睡前使用电子产品。同时,减重过程中应保持平和心态,避免因短期体重变化不明显而产生挫败感。 糖尿病患者的减重目标需个体化设定。一般建议超重或肥胖者在3-6个月内减轻体重5%-10%,速度过快可能增加胆结石与营养不良风险。对于BMI≥28的2型糖尿病患者,若生活方式干预效果不佳,可考虑在医生指导下使用具有减重获益的降糖药物,如GLP-1受体激动剂(GLP-1RA)或SGLT-2抑制剂。此外,代谢手术(如袖状胃切除术)亦为重度肥胖患者的可选方案,但需多学科团队评估。 体重管理的本质是对健康生活方式的系统性重构。糖尿病患者更应以此为契机,将科学饮食、规律运动、血糖监测与药物治疗有机结合,实现血糖与体重的双重达标,从而延缓并发症进展,提升生活质量。

![]()

![]()



![]()










 相关新闻
相关新闻